Primeiros socorros para anafilaxia
Nos primeiros socorros para anafilaxia, você deve seguir as etapas abaixo.
- Remova o alérgeno (como agulha de abelha, agulha de escorpião).
- Procure assistência médica.
- Faça com que o paciente fique deitado. Não os deixe ficar de pé ou andar.
Não segure os bebês na posição vertical.
Se a respiração estiver difícil, deixe-os sentar.
- A adrenalina (epinefrina) é o tratamento de primeira linha para a anafilaxia. Se o paciente tiver um injetor automático de adrenalina próximo a ele, ele deve ser aplicado primeiro. Usando o injetor automático, aplique adrenalina como uma injeção intramuscular (IM) no meio externo da coxa. Se não houver injetor automático, o bulbo de adrenalina é administrado apenas por profissionais de saúde.
- Dê oxigênio (se disponível).
- Se a respiração e / ou o coração do paciente parar, inicie a RCP (ressuscitação cardiopulmonar).
| SEMPRE dê adrenalina PRIMEIRO, depois dê medicação para asma, mesmo que não haja sintomas de pele, se alguém com asma, alergia a alimentos, insetos ou medicamentos tiver DEMANDA RESPIRATÓRIA SÚBITA (incluindo respiração ofegante, tosse persistente ou voz rouca). |
Gatilhos de anafilaxia e tempos de reação
Os gatilhos mais comuns da anafilaxia são alimentos, picadas de insetos e medicamentos. Os gatilhos menos comuns incluem itens como látex e carrapatos.
A anafilaxia geralmente ocorre na alergia alimentar dentro de uma a duas horas após a ingestão do alimento. O início da reação pode ocorrer rapidamente (em 30 minutos) ou demorar várias horas. Pode ser observada anafilaxia, que pode ocorrer durante o exercício após a ingestão do alérgeno.
A anafilaxia a picadas e drogas injetáveis (incluindo agentes de radiocontraste e vacinas) geralmente ocorre em 5 a 30 minutos, mas pode demorar. A anafilaxia também pode ocorrer com medicamentos orais, mas com menos frequência do que medicamentos injetáveis.
Administração e dosagens de adrenalina
A adrenalina é a terapia de primeira linha para anafilaxia e atua reduzindo o edema da mucosa das vias aéreas, induzindo broncodilatação, induzindo vasoconstrição e aumentando a força da contração cardíaca.
INJEÇÃO INTRAMUSCULAR DE ADRENALINA (IM) (1: 1000): Administrar a parte externa da coxa (até 0,01 mg por kg, até 0,5 mg por dose) sem demora usando um autoinjetor de adrenalina OU a ampola e seringa de adrenalina da seguinte forma:
| Gráfico de dosagem de adrenalina (epinefrina) | |||
| Anos de vida) | Peso (kg) | Volume de adrenalina 1: 1000 | Injetor automático de adrenalina |
| ~ <1 | <7,5k | 0,1 mL | Não disponível |
| ~ 1-2 | 10 | 0,1 mL | Dispositivo de 0,15 mg de 7,5-20 kg (~ <5 anos) (por exemplo, EpiPen Jr) |
| ~ 2-3 | 15 | 0,15 mL | |
| ~ 4-6 | 20 | 0,2 mL | |
| ~ 7-10 | 30 | 0,3 mL | > 20 kg (~> 5 anos) Dispositivo de 0,3 mg (por exemplo, EpiPen) |
| ~ 10-12 | 40 | 0,4 mL | |
| ~> 12 e adultos | > 50 | 0,5 mL |
Não:
- Se doses múltiplas forem necessárias para uma reação grave (por exemplo, administração de 2-3 doses em intervalos de 5 minutos), considere a infusão de adrenalina se houver habilidade e equipamento disponíveis.
- Para o tratamento de emergência da anafilaxia, tanto as doses IM quanto as ampolas de adrenalina 1: 1000 devem ser usadas para infusão, se necessário (adrenalina 1: 10.000 não deve ser usada).
Tratamento de anafilaxia para bebês
Enquanto a orientação de peso anterior para um dispositivo autoinjetor de adrenalina de 0,15 mg era de 10-20 kg, agora dispositivos de 0,15 mg podem ser prescritos para bebês com peso de 7,5-10 kg. Usar um dispositivo de 0,15 mg para o tratamento de bebês com 7,5 kg ou mais apresenta menos risco do que uma lâmpada de adrenalina, especialmente quando usado sem treinamento médico.
Em bebês com anafilaxia, a palidez pode persistir, apesar de 2-3 doses de adrenalina, e isso pode melhorar sem dosagem adicional. Mais de 2-3 doses de adrenalina em bebês podem causar hipertensão e taquicardia, que são interpretadas erroneamente como risco cardiovascular ou anafilaxia contínua. A medição da pressão arterial pode fornecer um guia para a eficácia do tratamento para verificar se doses adicionais de adrenalina são necessárias.
Manejo da anafilaxia na gravidez
O tratamento da anafilaxia em mulheres grávidas é o mesmo que para mulheres não grávidas. O tratamento de primeira linha para anafilaxia na gravidez deve ser adrenalina e adrenalina (1: 1000 IM adrenalina 0,01 mg por kg a 0,5 mg por dose) não deve ser descontinuado por medo de causar diminuição da perfusão placentária. A posição lateral esquerda é recomendada para pacientes grávidas, a fim de reduzir o risco de compressão da veia cava inferior pelo útero da gestante e, assim, não prejudicar o retorno venoso ao coração.
Posicionando o paciente
- Se o paciente se levantar ou caminhar repentinamente, pode ocorrer uma situação séria, que pode resultar em morte em poucos minutos.
- Os pacientes não devem estar preparados e funcionando, mesmo que pareçam ter melhorado.
Uma cadeira de rodas, maca ou cama com rodas deve ser usada para transportar o paciente:

- Colocar o paciente na horizontal melhorará o retorno do sangue venoso ao coração. Por outro lado, manter o paciente em uma posição vertical pode evitar que o sangue retorne ao coração, resultando em sangue insuficiente para circulação e baixa pressão arterial.
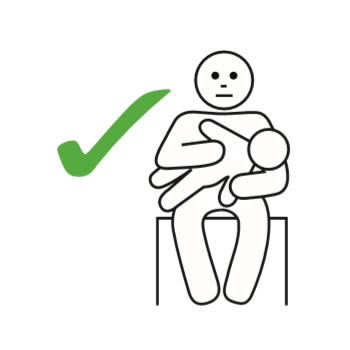
- A maneira correta de segurar um bebê é horizontal, conforme mostrado nesta imagem. Não deve ser mantido na posição vertical sobre o ombro.
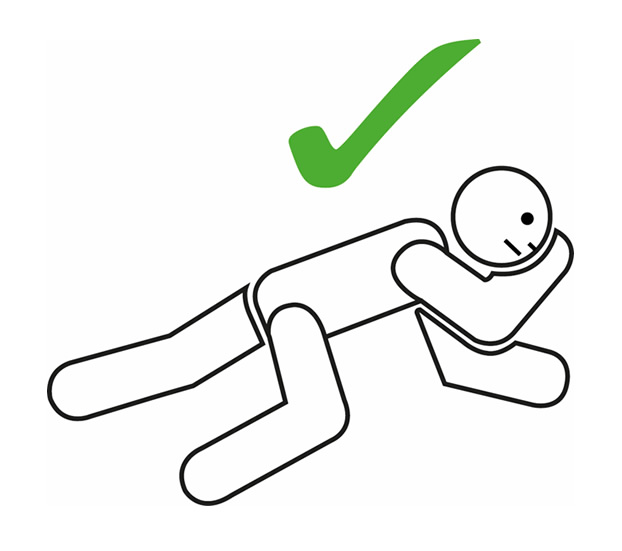
- A posição lateral esquerda é recomendada para pacientes grávidas (mostrado na imagem abaixo). Isso reduz o risco de compressão da veia cava inferior pelo útero da gestante e melhora o retorno venoso ao coração.
- Em caso de vômito, posicionar o paciente de lado em decúbito lateral esquerdo.
- Freqüentemente, os pacientes com sintomas respiratórios podem preferir sentar-se, o que pode ajudar a sustentar a respiração e melhorar a ventilação. O paciente deve sentar-se com as pernas estendidas (não em uma cadeira). Esteja ciente de que mesmo sentar pode causar hipotensão. Observe de perto. Se houver qualquer mudança na consciência ou queda na pressão arterial, deite o paciente imediatamente.
- Não permita que o paciente fique de pé ou ande até que estejam hemodinamicamente estáveis; isso geralmente acontece no mínimo 1 hora após 1 dose de adrenalina e 4 horas após mais de 1 dose de adrenalina.
Gestão de apoio, quando recursos humanos competentes e equipamentos estão disponíveis
- Verifique o pulso, a pressão arterial, o ECG, o oxímetro de pulso, o estado de consciência.
- Forneça oxigênio de alto fluxo, se possível, e suporte às vias aéreas, se necessário.
- Fornece acesso intravenoso em adultos e crianças taquicárdicas e / ou hipotensas. O primeiro sinal de deterioração cardiovascular em crianças é a taquicardia contínua. A hipotensão pode ocorrer mais tarde, então o acesso IV pode ser difícil de obter, o que prolonga significativamente o processo de cicatrização.
- Se hipotenso, dê 20mL / kg de soro fisiológico iv e considere um grande acesso IV adicional.
Precauções adicionais, infusão de adrenalina IV em um ambiente clínico
Se houver uma resposta inadequada ou piora após 2-3 doses de adrenalina, inicie a infusão intravenosa de adrenalina administrada por pessoal treinado em seu uso ou em contato com um especialista de emergência / terapia intensiva.
As infusões de adrenalina IV devem ser usadas com a bomba de infusão e as válvulas anti-refluxo sempre que possível.
CUIDADO: A adrenalina em bolus IV NÃO é recomendada sem treinamento especial, pois pode aumentar o risco de arritmia cardíaca.
Medidas adicionais a serem consideradas se a infusão de adrenalina IV for ineficaz
| Para obstrução das vias aéreas superiores | Adrenalina nebulizada (5mL, por exemplo, 5 ampolas 1: 1000). Se houver habilidades e equipamentos disponíveis, considere a necessidade de melhorar o gerenciamento da companhia aérea. |
| Para hipotensão / choque persistente | Dê soro fisiológico (máximo 50 mL / kg nos primeiros 30 minutos). Glucagon Em adultos, vasoconstritores seletivos são administrados apenas por recomendação de um profissional de emergência / terapia intensiva. |
| Para chiado persistente | Broncodilatadores: Salbutamol 8-12 puffs de 100µg (espaçador) ou 5mg (nebulizador) Nota: Os broncodilatadores não previnem a obstrução das vias aéreas superiores, hipotensão ou choque. Portanto, não deve ser usado como medicamento de primeira linha para anafilaxia. Corticosteroides: Prednisolona oral 1 mg / kg (máximo de 50 mg) ou hidrocortisona intravenosa 5 mg / kg (máximo de 200 mg) Observação: Os esteróides não devem ser usados como medicamentos de primeira linha em vez de adrenalina. |
Anti-histamínicos e corticosteroides
Anti-histamínicos:
- Os anti-histamínicos não têm função no tratamento ou prevenção dos sintomas respiratórios ou cardiovasculares da anafilaxia.
- Não use anti-histamínicos sedativos orais, pois os efeitos colaterais (sonolência ou sonolência) podem mimetizar alguns dos sintomas de anafilaxia.
- A prometazina injetável não deve ser usada na anafilaxia, pois pode piorar a hipotensão e causar necrose muscular .
Corticosteróides:
- O benefício dos corticosteroides na anafilaxia não foi comprovado.
Observe o paciente por pelo menos 4 horas após a última dose de adrenalina.
Podem ocorrer recorrência, reações prolongadas e / ou bifásicas. A observação noturna é altamente recomendada nas seguintes situações:
- Se houver anafilaxia grave ou prolongada (por exemplo, doses repetidas de adrenalina ou ressuscitação com fluidos IV necessária), OU
- Tem história de anafilaxia grave / prolongada OU
- Se você tiver qualquer outra doença concomitante (por exemplo, asma grave, história de arritmia, mastocitose sistêmica), OU
- Morar sozinho ou estar fora de cuidados médicos
Estima-se que as verdadeiras reações bifásicas ocorram após 3-20% das reações anafiláticas.
Conselhos sobre alta hospitalar e após
Injetor automático de adrenalina
- Se houver risco de reexposição (por exemplo, picadas, comida, causas desconhecidas), prescreva um injetor de adrenalina e, se possível, obtenha-o antes da alta e conscientize-se de seu uso.
- Encaminhe o paciente ao especialista apropriado para avaliação clínica de imunologia / alergista.
Equipamento necessário para o tratamento agudo da anafilaxia
O equipamento em seu carro de emergência deve incluir:
- Adrenalina 1: 1000 (para administração inicial pela equipe de enfermagem, considerar a presença de um autoinjetor de adrenalina, especialmente em áreas rurais)
- Seringas de 1 mL; As agulhas 22-25G (comprimento de 25 mm) são recomendadas para injeções IM em todas as idades.
- Oxigênio
- Máscaras respiratórias de oxigênio, máscaras de nebulizador e equipamentos de vias aéreas internas.
- Desfibrilador
- Manguito de pressão arterial manual
- Equipamento de acesso IV (cânulas)
- Pelo menos 3 litros de solução salina normal
- O telefone viva-voz na sala de reanimação permite que os profissionais de saúde em locais remotos recebam instruções pelo telefone enquanto mantém as mãos livres para a reanimação.
* As exceções são bebês prematuros / muito pequenos (comprimento da agulha 23-25G 16 mm) e adultos muito grandes / obesos (22-25G e comprimento da agulha até 38 mm).
Tratamento de anafilaxia aguda avançada
Estas informações adicionais são destinadas a profissionais de saúde que trabalham em salas de emergência, serviços de ambulância e áreas rurais ou regionais e fornecem atendimento de emergência.
Gestão de suporte (quando habilidades e equipamentos estão disponíveis)
- Monitore pulso, pressão sanguínea, frequência respiratória, oxímetro de pulso, estado de consciência.
- Forneça oxigênio de alto fluxo (6-8 L / min) e suporte das vias aéreas conforme necessário.
- O oxigênio suplementar deve ser dado a todos os pacientes com dificuldade respiratória, consciência reduzida e que requerem doses repetidas de adrenalina.
- O oxigênio suplementar deve ser considerado em pacientes com asma, outras doenças respiratórias crônicas ou doenças cardiovasculares.
- Forneça acesso intravenoso (IV) em adultos e crianças hipotensas.
- Se hipotenso:
- Administre solução salina normal por via intravenosa (a uma taxa de 20 mL / kg sob pressão) e repita o bolus se a hipotensão persistir.
- Considere o acesso intravenoso adicional de grande diâmetro (calibre 14 ou 16 para adultos).
Durante a anafilaxia grave com hipotensão, pode ocorrer vazamento significativo de fluido para os tecidos: NÃO SE ESQUEÇA DA RESSUSCITAÇÃO DE FLUIDOS.
Avalie a circulação para reduzir o risco de tratamento excessivo
- Fique atento a sinais de tratamento excessivo (especialmente se não houver dificuldade respiratória ou hipotensão inicialmente) – incluindo edema pulmonar, hipertensão.
- Nesta situação (anafilaxia), uma medição simples palpável da pressão arterial sistólica (PAS) é recomendada, se possível:
- Coloque um manguito de PA manual de tamanho apropriado e localize o pulso braquial ou radial.
- Determine a pressão na qual esse pulso desaparece / reaparece (PA sistólica “palpável”).
- Esta é uma medida confiável de gravidade inicial e resposta ao tratamento.
- A PAS palpável pode ser mais difícil de medir em crianças.
Nota: Se um paciente tiver náuseas, tremores, vômitos ou taquicardia, mas tiver PAS normal ou alta, isso pode ser toxicidade adrenalina em vez de agravamento da anafilaxia.
Infusão de adrenalina IV
As infusões de adrenalina IV só devem ser administradas por ou em contato com um médico de emergência / profissional de terapia intensiva.
Se o seu centro tiver um protocolo para infusão de adrenalina IV para cuidados intensivos, este protocolo deve ser usado e titulado para responder com monitoramento cardiorrespiratório rigoroso.
Se não houver um protocolo definido para o seu centro, dois protocolos são fornecidos para a infusão de adrenalina IV; um para configurações pré-hospitalares e um para serviços de emergência / ambiente hospitalar apenas.
É importante notar que os dois protocolos de infusão têm diferentes concentrações e diferentes taxas de infusão de fluido IV, resultando na mesma taxa de infusão de adrenalina inicial.
É muito importante usar infusões de adrenalina IV sempre que possível com o seguinte equipamento:
- Linha privada.
- Bomba de infusão.
- Válvulas anti-refluxo na linha intravenosa.
Infusão de adrenalina IV para ambientes pré-hospitalares
Se houver uma resposta inadequada ou piora da adrenalina IM, inicie uma infusão intravenosa de adrenalina. As infusões de adrenalina IV só devem ser administradas por ou em contato com um médico de emergência / profissional de terapia intensiva.
O protocolo para 1000 mL de solução salina normal é o seguinte:
- Misture 1 mL de adrenalina 1: 1000 em 1000 mL de solução salina normal.
- Inicie a infusão em ~ 5 mL / kg / h (~ 0,1 microgramas / kg / min).
- Se você não tiver uma bomba de infusão, um conjunto padrão de medicamentos fornece ~ 20 gotas por mL; Portanto, comece com ~ 2 gotas por segundo para um adulto.
- Titule a proporção para cima ou para baixo de acordo com a reação e os efeitos colaterais.
- Monitore continuamente – ECG mínimo e oximetria de pulso e medições de pressão arterial não invasivas frequentes para maximizar os benefícios e minimizar o risco de tratamento excessivo e toxicidade adrenalina.
Não:
- Este protocolo é projetado para uso temporário quando a bomba de infusão não estiver disponível.
- A maioria das reações anafiláticas é resolvida com apenas 1 mg de adrenalina por litro.
- Continuar uma infusão de baixa concentração indefinidamente aumenta o risco de sobrecarga de fluidos.
- Cuidado – Quando o paciente NÃO está em parada cardíaca, um bolus intravenoso de adrenalina NÃO é recomendado devido ao risco de isquemia cardíaca ou arritmia.
Infusão de adrenalina IV apenas para serviços de emergência / hospitais
Essa infusão facilitará a transmissão mais rápida por uma linha periférica e só deve ser usada em salas de emergência e ambientes hospitalares.
O protocolo para 100 mL de solução salina normal é o seguinte:
- Misture 1 mL de adrenalina 1: 1000 em 100 mL de solução salina normal.
- A taxa inicial foi definida em 0,5 mL / kg / hr (~ 0,1 microgramas / kg / min) em conformidade.
- Deve ser administrado apenas com a bomba de infusão.
- Monitore continuamente – ECG mínimo e oximetria de pulso e medições de pressão arterial não invasivas frequentes para maximizar os benefícios e minimizar o risco de tratamento excessivo e toxicidade adrenalina.
Medidas adicionais a serem consideradas se a infusão de adrenalina IV for ineficaz
Para hipotensão / choque persistente:
- Dê soro fisiológico (máximo 50 mL / kg nos primeiros 30 minutos).
- Em pacientes com choque cardiogênico (especialmente se beta-bloqueadores estiverem sendo usados) bolus de glucagon por via intravenosa:
– 1-2 mg em adultos –
até 1 mg 20-30 microgramas / kg em crianças
Isso pode ser repetido ou seguido por 1-2 infusão de mg. / hora em adultos. - Em adultos, o vasoconstritor seletivo metaraminol (2-10 mg) ou vasopressina (10-40 unidades) somente por recomendação de um profissional de emergência / terapia intensiva. Fique atento aos efeitos colaterais, como arritmias, hipotensão grave e edema pulmonar.
Metaraminol 10 microgramas / kg / dose pode ser usado em crianças. A infusão de noradrenalina só pode ser usada em um ambiente de cuidados intensivos com monitoramento invasivo da pressão arterial.
Gestão avançada de companhias aéreas
- A oxigenação é mais importante do que a intubação .
- Sempre busque a ajuda da pessoa mais experiente disponível.
- Se o suporte das vias aéreas for necessário, use primeiro as habilidades com as quais você está mais familiarizado (por exemplo, impulso do queixo, Guedel ou via aérea nasofaríngea, bolsa-válvula-máscara com oxigênio de alto fluxo). Isso salvará a maioria dos pacientes, incluindo aqueles com edema das vias aéreas (esses pacientes muitas vezes pararam de respirar devido ao colapso circulatório em vez de obstrução das vias aéreas e podem ser ventilados adequadamente com procedimentos básicos de suporte à vida).
- NÃO faça tentativas prolongadas de intubação – lembre-se de que o paciente não recebe oxigênio durante a intubação.
Se as vias aéreas não puderem ser mantidas e as saturações de oxigênio do paciente estiverem diminuindo, abordagens adicionais às vias aéreas (por exemplo, cricotireotomia) devem ser consideradas de acordo com os protocolos estabelecidos de manejo de vias aéreas difíceis. É necessário treinamento especial para realizar esses procedimentos.














